Symptome eines Bandscheibenvorfalls
Die klassischen Symptome für einen Bandscheibenvorfall sind starke bis sehr starke Schmerzen im Rücken, die je nach betroffener Region in die Arme oder in die Beine ausstrahlen können. Zu diesen starken, oftmals pulsierenden Schmerzen kommen mitunter Missempfindungen der Haut, wie Taubheit, Kribbeln oder sogar brennendes Stechen.
Die Symptome hängen davon ab, in welchem Bereich der Bandscheibenvorfall besteht
Unabhängig von diesen typischen Symptomen hängen weitere Beschwerden jedoch davon ab, in welchem Bereich der Bandscheibenvorfall vorliegt. Ein Prolaps in der Lendenwirbelsäule führt zwangsläufig zu Schmerzen im unteren Rücken, die oftmals über die Hüfte und das Gesäß bis in die Knie ausstrahlen. Bandscheibenvorfälle in der Hals- oder Brustwirbelsäule ziehen hingegen Schmerzen in Brust und Nacken sowie Missempfindungen in den Schultern und in den Armen nach sich. Hier ist außerdem höchste Vorsicht geboten, denn gerade Brust-, Schulter- und Armschmerzen können darüber hinaus Anzeichen anderer ernsthafter Erkrankungen sein.
Beim Hexenschuss ist der Ischiasnerv eingeklemmt
Ein weiteres Symptom eines Bandscheibenvorfalls ist der typische Hexenschuss, der dann auftritt, wenn spontan etwas Schweres gehoben wird oder eine gebückte Haltung eingenommen wird. In diesem Fall ist zumeist die Bandscheibe zwischen dem vierten und dem fünften Lendenwirbel betroffen, tritt sie nach vorn, klemmt sie den Ischiasnerv ein. Dieser sehr stark ziehende Schmerz kann bis in die Fersen ausstrahlen.
Infolge der Schmerzen nehmen Patienten zwangsläufig eine Schonhaltung ein, der Körper versteift sich. Das führt unweigerlich zu Muskelblockaden, die ihrerseits weitere Schmerzen und Verspannungen nach sich ziehen. Reflexe wie das Husten oder das Niesen verstärken die Beschwerden zusätzlich. Auch eine gerade Körperhaltung ist in vielen Fällen nicht mehr möglich, weswegen Betroffene meist in leicht gebückter Haltung ihren Hausarzt aufsuchen.
Das Cauda-Syndrom kann zu Lähmung führen
Das Cauda-Syndrom ist eine Folge des Bandscheibenvorfalls, die in seltenen und schweren Fällen auftritt. Hierbei handelt es sich um ein Kompressionssyndrom, in dessen Rahmen der Cauda-Nerv gequetscht und teilweise massiv geschädigt wird. Bei schweren Bandscheibenvorfällen im Bereich der Lendenwirbelsäule kann dieses Syndrom auftreten. Es äußert sich durch starke Rückenschmerzen, die bis in die Beine ausstrahlen, sowie Taubheitsgefühle im Intim- und Gesäßbereich und in den Oberschenkeln. Je nach Schweregrad kommt es außerdem zu motorischen Ausfällen der Extremitäten, im schlimmsten Fall können Betroffene nicht mehr laufen. Auch andere Beschwerden, die denen einer Querschnittslähmung ähneln, treten auf. So zum Beispiel spontane Impotenz oder die teilweise oder totale Harn- und Stuhlinkontinenz.
Beim Cauda-Syndrom sofort zum Facharzt
Der Verdacht auf ein Cauda-Syndrom erfordert unbedingt eine sofortige fachärztliche Behandlung, die der Betroffene keinesfalls hinauszögern sollte. Wird das vorgefallene Bandscheibengewebe nicht umgehend chirurgisch entfernt, drohen Langzeitschäden wie dauerhafte Inkontinenz und Lähmungen. Eine rasche Operation kann den Nerv hingegen sofort entlasten, das Cauda-Syndrom verschwindet in diesem Fall meist gänzlich.
Seltenere Symptome
In sehr seltenen Fällen äußert sich der Bandscheibenvorfall auch gänzlich anders, nämlich gar nicht. Ein Prolaps ohne Symptome tritt in rund 20 von 100 Fällen auf und wird meist zufällig bei Röntgen- oder MRT-Untersuchungen anderer Rückenareale entdeckt. Seltene Begleiterscheinungen des Bandscheibenvorfalls sind zudem Myogelosen, also knotenartige Muskelverdickungen, die auf die anhaltenden Schmerzen und die krampfhafte Schonhaltung des Oberkörpers zurückzuführen sind.
Diagnose eines Bandscheibenvorfalls
Die Verdachtsdiagnose eines Bandscheibenvorfalls lässt sich in der Praxis relativ schnell stellen. Allein die Befragung des Patienten und die Hinweise auf Schmerzstärke und -lokalisation sowie Begleitsymptome lassen den Allgemeinmediziner schnell an einen Prolaps denken. Die Verdachtsdiagnose kann er mit physikalischen Tests untermauern, etwa indem er den Patienten einige Meter im Zehenspitzengang laufen lässt. Bei einem akuten Bandscheibenvorfall im Bereich der Lendenwirbelsäule ist das nämlich aufgrund der Missempfindungen nicht mehr möglich. Erhärtet sich der Verdacht auf einen Bandscheibenvorfall, muss die Diagnose mit neurologischen und radiologischen Untersuchungen, also bildgebenden Verfahren, untermauert werden.
Neurologische Untersuchung
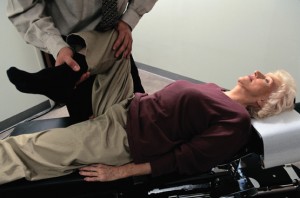
Dem Neurologen stehen verschiedene Diagnoseinstrumente zur Verfügung, die einen Bandscheibenvorfall sicher abklären können. Zu den einfachsten Methoden gehören das Lasègue-Zeichen und das Kernig-Zeichen. Bei beiden Untersuchungen liegt der Patient auf dem Boden oder der geraden Untersuchungsliege und hebt die gestreckten Beine an. Das Lasègue-Zeichen ist positiv, wenn diese Dehnung einen heftigen Ischiasschmerz auslöst, das Kernig-Zeichen ist positiv, wenn beim Heben der Beine die Knie schmerzbedingt aktiv angewinkelt werden.
Weiterhin überprüft der Neurologe anhand der Schmerzreflexe, welcher Nerv durch den Bandscheibenvorfall eingeklemmt ist, das gibt Rückschluss über die genaue Lokalisation des Prolaps. Untersucht werden außerdem die Hautsensibilität, die Reflexe und gegebenenfalls auch die Nervenleitgeschwindigkeit. Andere Erkrankungen wie etwa Durchblutungsstörungen oder die periphere arterielle Verschlusskrankheit werden zudem ausgeschlossen.
Bildgebende Verfahren: Röntgen, MRT, CT
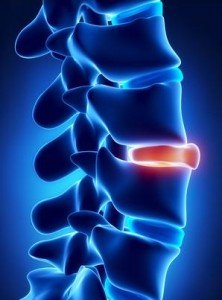
Zu den bildgebenden Verfahren, die zur Diagnostik des Bandscheibenvorfalls eingesetzt werden, gehören vor allem die Röntgenuntersuchung, das MRT und das CT. Letztere gehören zu den sogenannten Schnittbildverfahren und liefern Längs- und Querschnitte der betroffenen Wirbel und Bandscheiben. Eine Röntgenuntersuchung gibt Aufschluss über die Höhe der Bandscheiben. Liegen die einzelnen Wirbel der Wirbelsäule stellenweise zu nah beieinander, ist von einem Bandscheibenprolaps auszugehen. Die Röntgenuntersuchung findet zumeist in verschiedenen Körperhaltungen statt, sodass die Wirbelsäule in unterschiedlichen Krümmungen geröntgt und untersucht werden kann.
Da Röntgenaufnahmen ausschließlich knöchernes Gewebe, darunter auch Knorpel deutlich sichtbar machen, nicht jedoch die Gallertkerne der Bandscheiben und die Membranen zwischen ihnen, wird zusätzlich meist noch ein CT oder ein MRT angeordnet. Diese beiden Schnittbildverfahren machen das Rückenmark mitsamt seiner Nerven und Nervenwurzeln sichtbar und geben Aufschluss über das Ausmaß der Schädigung und die genaue Lokalisation. Wichtig sind diese bildgebenden Verfahren vor allem dann, wenn eine Operation zur Behebung des Bandscheibenvorfalls geplant ist.
Myelographie – Röntgen mit Kontrastmittel
Die Myelographie ist ein weiteres bildgebendes Verfahren, welches zur Diagnostik eines Bandscheibenvorfalls eingesetzt wird. Im Grunde handelt es sich hierbei ebenfalls um eine Röntgenuntersuchung, die jedoch unter Verabreichung eines Kontrastmittels durchgeführt wird. Der Radiologe spritzt dem Patienten dabei ein Kontrastmittel auf Iod-Basis direkt in den Wirbelkanal.